Les vertèbres de la colonne cervicale contiennent la molle épinière cervicale, de la quelle se détachent les racines nerveuses destinées aux deux membres supérieurs. Par conséquent les hernies discales et les rétrécissements vertébraux peuvent comprimer la moelle épinière et entrainer une myélopathie, ou bien les racines des nerfs et entrainer une névralgie cervicobrachiale ( douleur du cou, irradiant vers le bras, l’avant bras et la main).
La chirurgie de la hernie discale cervicale est le plus souvent réalisée par voie antérieure, car cela entraine peu de lésions des muscles, permet de ne pas avoir à écarter la moelle épinière.
L’intervention de référence consiste à enlever le disque intervertébral pour enlever la hernie qui appui sur le nerf. L’espace discal devra ensuite être comblé, soit par une cale (cage) rempli d’os ou équivalent qui permettra la soudure des 2 vertèbres (arthrodèse), soit par une prothèse dont l’interêt est de préserver la mobilité inter-vertébrale.
L’INTERVENTION
Elle se déroule sous anesthésie générale, et dure entre 45 minutes et deux heures, selon le geste réalisé.
Le chirurgien incise la peau dans un pli du cou ( incision horizontale) et passe, selon les cas, à droite ou à gauche de la trachée et de l’œsophage. Il enlève le disque intervertébral (discectomie) ce qui lui permet de retirer la hernie discale, ou les ostéophytes ( excroissances osseuses comprimant les nerfs ou la moelle).
Incision pour exérèse d’une hernie discale cervicale
L’espace discal peut ensuite être comblé par un dispositif conservant la mobilité inter-vertébrale (prothèse discale).
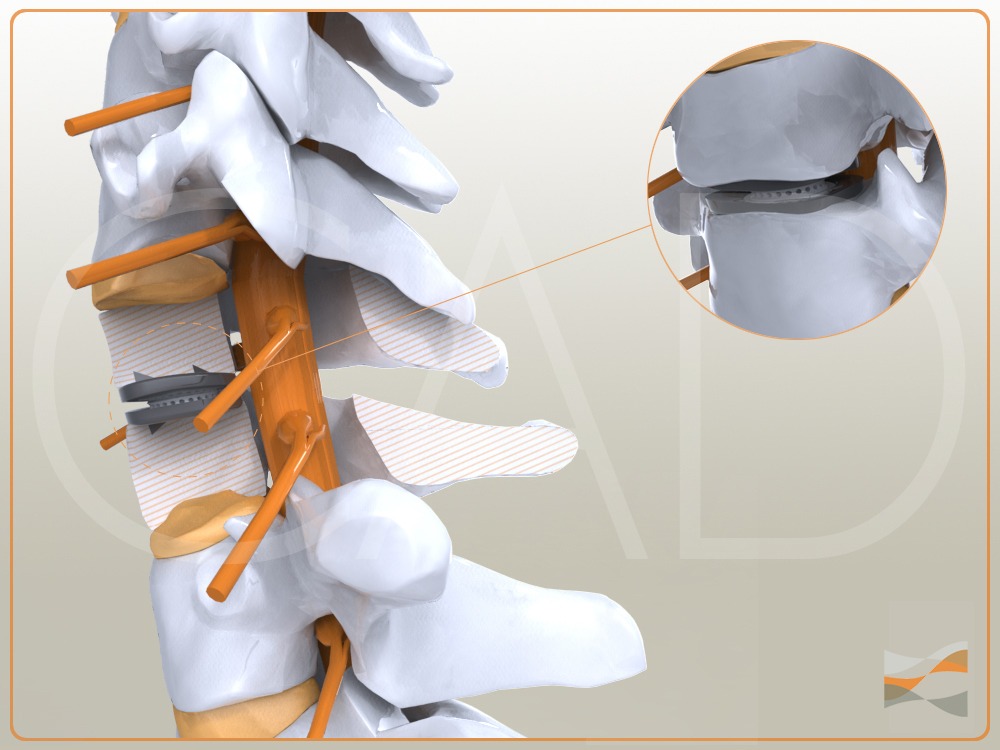
Discetomie et arthroplastie (prothèse discale cervicale)
La peau est refermée avec un fil résorbable (pas de points à enlever) et un drain, pour eviter un hématome.
SUITES OPERATOIRES
Le patient se lève le jour de l’intervention. Lorsqu’un drainage a été mis en place, il peut-être enlevé le soir ou le lendemain de l’intervention.
Cette opération n’est pas très douloureuse au niveau de la plaie. Elle entraîne une gêne pour avaler, (comme une angine), et parfois des douleurs entre les omoplates pendant 48 heures.
Pour une chirurgie sur 1 niveau, l’intervention peut-être réalisée en ambulatoire (sortie le soir même). Dans les autres cas, elle a lieu le lendemain.
Le port de la minerve n’est le plus souvent pas nécessaire. La reprise du travail se fait entre trois semaines et trois mois, en fonction de l’activité du patient.
LES RISQUES ENCOURUS
Il y a bien sur des risques et des inconvénients, comme pour toute intervention chirurgicale, Bien entendu, cette chirurgie n’est proposée que si les bénéfices attendus sont supérieurs au riques encourus.
Les risques propres à l’anesthésie, au positionnement sur la table d’opération, la phlébite ou l’ embolie pulmonaire, ou l’accident vasculaire cérébral sont exceptionnels.
La lésion d’un organe profond ( trachée, œsophage, artère carotide ou veine jugulaire) sont également extrêmement rares, comme les complications neurologiques (insensibilité, faiblesse ou paralysie) <1%. En cas de myélopathie, ce risque est plus élevé, pouvant aller jusqu’à 3 %, mais le plus souvent réversible . Le risque de paralysie complète et définitive existe, même si nous n’avons jamais rencontré cette complication.
Le nerf laryngé supérieur ( nerf des cordes vocales) peut être étiré (< 1%) dans des interventions complexes, ou très basses ( en dessous de le vertèbre C7) ce qui entraine une voix bitonale parfois définitive.
L’hématome compressif du cou ( 1%) peut entrainer une gêne importante à la déglutition et parfois à la respiration, nécessitant son évacuation
La lésion d’un filet nerveux peut entrainer le syndrome de Claude Bernard Horner (<1%) : chute de la paupière, œil plus petit, et pupille plus fermée que l’autre.
Insuffisance de résultat : (10 %) des douleurs peuvent persister, souvent moins importantes qu’avant l’intervention, du fait d’une compression trop longue ou trop sévère, ou bien du fait d’un défaut de consolidation en cas d’arthrodèse, ou de dysfonctionnement d’une prothèse.

