La chirurgie de recalibrage lombaire a pour but d’élargir le canal rachidien afin de libérer le passage des nerfs dans la colonne vertébrale.
C’est l’intervention chirurgicale de référence dans le traitement du canal lombaire étroit.
Dans certain cas, le recalibrage doit être associé à une stabilisation (arthrodèse). Cela peut-être le cas lorsque le canal lombaire étroit est associé à une instabilité inter-vertébrale (spondylolisthésis), à un rétrécissement des trous de conjugaison, ou à une usure très sévère du disque ou des articulations postérieures.
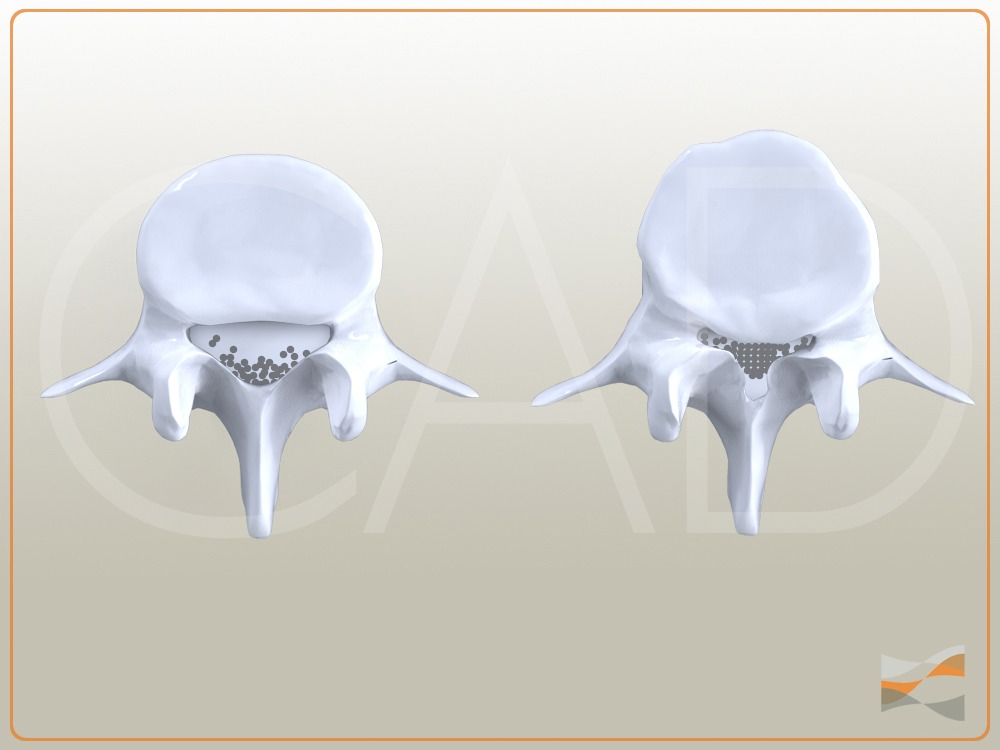
PRINCIPE DE L’INTERVENTION
Le canal lombaire étroit acquis est la conséquence d’une augmentation de volume des articulations postérieures, des disques et des ligaments inter-vertébraux en raison de leur usure (arthrose). Ces éléments viennent alors comprimer les nerfs, ce qui est à l’origine de douleurs ou faiblesse des membres inférieurs, le plus souvent à la marche.
Le recalibrage lombaire consiste à enlever une petite partie, correspondant à l’excédent, de ligament ou d’articulations postérieures afin de libérer le passage des nerfs.
OBJECTIF DE L’INTERVENTION
L’intervention est indiquée lorsque les douleurs liées au canal lombaire étroit restent invalidantes malgré un traitement médical. Les douleurs typiques débutent dans le bas du dos et irradient dans les membres inférieurs. L’enjeu du traitement est de soulager les douleurs des membres inférieurs. Le résultat de l’intervention sur les douleurs au bas du dos est plus incertain.
DEROULEMENT DE L’INTERVENTION
Le recalibrage s’effectue sous anesthésie générale. L’intervention dure entre 30 min et 1h 30 en fonction du nombre de niveau à traiter.
Il est souvent nécessaire de mettre un drain afin de limiter le risque de formation d’un hématome. Le drain sera enlevé entre le 2e et 3e jour.
Le premier levé peut s’effectuer le soir de l’opération, sauf en cas d’ouverture de la dure-mère (brèche durale) où il est souvent préférable de rester alité strictement pendant 1 à 3 jours.
La sortie est parfois possible le lendemain de l’intervention mais l’hospitalisation dure le plus souvent de 2 à 4 jours en fonction du nombre de niveaux traités.
LES RISQUES ENCOURUS
Les risques propres à l’anesthésie, au positionnement sur la table d’opération (compression de la peau, des vaisseaux, des nerfs ou exceptionnellement, des globes oculaires, d’hémorragie importante, ou de phlébite sont faibles.
L’embolie pulmonaire est heureusement exceptionnelle.
L’infection du site opératoire est rare (0,1% à 1%). Il s’agit le plus souvent d’une infection superficielle, réglée par des soins adaptés. Une ré-intervention pour nettoyage local est parfois nécessaire.
La brèche de la dure-mère (5 %) est la déchirure de l’enveloppe contenant le liquide céphalo-rachidien et les racines nerveuses. Elle peut survenir pendant l’intervention, surtout si le patient a déjà été opéré. Elle est suturée par le chirurgien, mais peut parfois se compliquer par une fuite de liquide céphalo-rachidien.
Des complications neurologiques exceptionnellement (<1 %) peuvent survenir : troubles sensitifs ou troubles moteurs, liés à une compression par un hématome ou aux manipulations des racines nerveuses. Ces troubles sont le plus souvent transitoires, très rarement définitifs.
Un hématome (< 0,1 %) peut entrainer secondairement la compression des racines nerveuses, entrainant des douleurs, paralysies, anesthésies, troubles urinaires ou du sphincter anal (incontinence ou rétention) : syndrome de la queue de cheval. Une ré-intervention pour évacuation de l’hématome peut-être nécessaire.
Insuffisance de résultat : (10 %) des douleurs peuvent persister, souvent moins importantes qu’avant l’intervention, du fait d’une compression trop longue ou trop sévère, entraînant une lésion de la racine, d’évolution variable, mais pouvant nécessiter la prise prolongée d’antalgiques.

